
Meglio noto come ormone dello stress, il cortisolo viene secreto dalle ghiandole surrenali ed è protagonista di una serie di funzioni importanti per l’organismo umano. Sintetizzato grazie all’intervento dell’ACTH (ormone adenocorticotropo) prodotto dall’ipofisi, appartiene alla famiglia degli ormoni steroidei e interviene nella sintesi del glucosio aumentandone i livelli nel sangue.
L’associazione tra elevati livelli di cortisolo e stress si basa sull’aumento della produzione di questo ormone in seguito a prolungati sforzi fisici, a un digiuno estremo o a situazioni particolarmente critiche, come ad esempio un intervento chirurgico, che possono rappresentare un trauma a livello fisico e mentale.
Più in generale, il cortisolo svolge il ruolo di inibitore di alcune funzioni dell’organismo che nel breve periodo non sono ritenute indispensabili, senza tuttavia creare scompensi agli organi vitali: a tal proposito, oltre a incrementare la glicemia può ridurre le difese immunitarie limitando anche la risposta infiammatoria.
Esame del cortisolo e valori normali
Per misurare i livelli di cortisolo è necessario sottoporsi a un normale prelievo del sangue, tuttavia in alcuni casi il medico potrebbe suggerire di dosare questo ormone anche nelle urine oppure di ricorrere al controllo del cortisolo salivare.
In ogni caso, prima di effettuare qualsiasi analisi, è bene sapere che i livelli di cortisolo mutano nel corso della giornata secondo il ritmo cicardiano, presentando valori elevati al mattino presto e decrescendo notevolmente la sera tardi. Tenendo conto di queste variazioni, quindi, sarà il medico a suggerire di eseguire il test al mattino o nelle ore serali, tuttavia per ottenere risultati realmente attendibili è anche importante limitare l’attività fisica nelle ore precedenti il prelievo.
Prima di sottoporsi al test, infine, è anche fondamentale non assumere alcune tipologie di farmaci che possono alterarne l’esito dando origine a falsi positivi o falsi negativi.
Per quanto concerne i valori standard della cortisolemia, per gli adulti che effettuano il test al mattino si considerano normali dai 100 ai 200 microgrammi/L, mentre la sera dovrebbero aggirarsi intorno ai 100 microgrammi/L. Per i bambini, invece, sono ritenuti standard valori compresi tra 50 e 100 microgrammi/L. In caso di parametri superiori o inferiori a quelli considerati normali si parla, rispettivamente, di ipercorticosurrenalismo o iposurrenalismo.
Sintomi e Cause del Cortisolo alto
In presenza di valori elevati di cortisolo nel sangue i fattori da analizzare sono molto numerosi, infatti l’elenco delle patologie che comprendono questa alterazione tra i possibili sintomi è abbastanza lungo. Il medico è chiamato a escludere l’ipertiroidismo, malattie che riguardano i reni o il fegato, possibili tumori del surrene e la sindrome di Cushing.
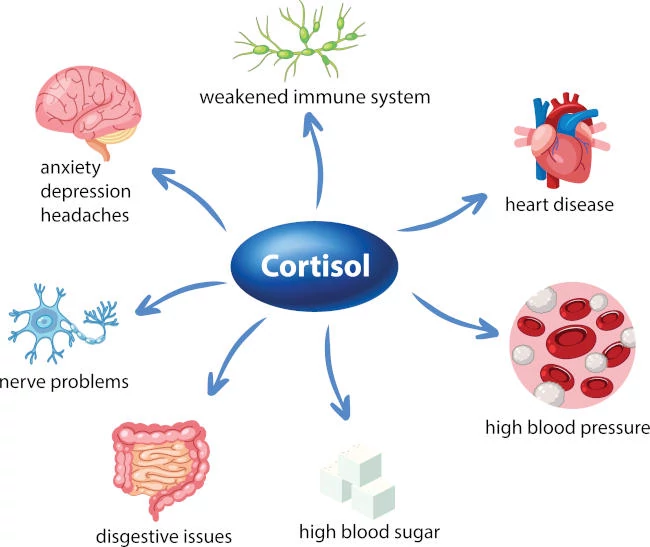
Stress, attività fisica estremamente pesante e interventi chirurgici invasivi e prolungati, possono incrementarne la produzione. Ma si parla anche di ipercortisolismo in caso di digiuno o abitudini alimentari errate. È sconsigliato, infatti, saltare la prima colazione o concentrare dosi esorbitanti in un unico pasto durante la giornata. L’eccesso di cortisolo, pertanto, può avere svariate conseguenze, talvolta gravi, come:
- ipertensione,
- innalzamento della pressione arteriosa che a riposo risulta più alta degli standard fisiologici;
- tolleranza glucidica alterata;
- dislipidemia; irsutismo (presenza di peli duri e massicci nelle donne) o alopecia (caduta dei capelli);
- obesità tronculare;
- fratture ossee;
- infezioni frequenti;
- acne e strie rubre,
- fasce di color rosso-violaceo sulla cute, legate proprio alla presenza significativa di cortisolo nel sangue;
- alterazioni del ciclo mestruale;
- calo della libido;
- debolezza muscolare;
- ritardo nella guarigione delle ferite;
- gibbo,
- cifosi della colonna vertebrale a raggio breve provocata dal crollo totale o parziale di una o più vertebre;
- cefalea;
- edema;
- depressione.
I rimedi possibili variano a seconda della causa che si cela dietro un netto aumento di cortisolo nel sangue: in caso di disturbi dell’alimentazione o di uno stile di vita eccessivamente stressante, il consiglio è quello di stabilire abitudini volte a favorire la salute e consumare cibi a basso indice glicemico, preferendo alimenti proteici ricchi di fibre oltre a verdure e frutta fresca.
CORTISOLO E STRESS: E SE INVECE IL CORTISOLO FOSSE TROPPO BASSO?
Il cortisolo è senz’altro l’ormone che viene più frequentemente associato ad una condizione di stress e in effetti alti livelli di questo ormone vengono spesso rilevati sia in condizioni di stress acuto che cronico. Quest’attenzione nei confronti del cortisolo è soprattutto presente nell’approccio scientifico legato alla prestazione sportiva in quanto il rapporto cortisolo/testosterone o cortisolo/DHEA/s sono dei parametri fondamentali per monitorare la condizione dell’atleta e cioè quando questo rapporto è particolarmente elevato si evidenzia una condizione di overtraining e di catabolismo muscolare.
Livelli alti di cortisolo non sono solo deleteri per gli atleti, infatti anche nelle persone normali soggette ad una situazione di ipercortisolismo si hanno modificazioni metaboliche che favoriscono l’insorgenza di un iperinsulinismo secondario che predispone alla sindrome metabolica e all’aumento di grasso corporeo.
Spesso, situazioni di aumento di peso, ritenzione idrica, gonfiore a livello del viso o addominale che non tendono a migliorare (e che addirittura a volte peggiorano in caso di ulteriore restrizione calorica e aumento dell’attività fisica) sono correlate ad alti livelli di cortisolo.
Oggi però, sempre più spesso, si assiste ad un fenomeno apparentemente opposto cioè la presenza di bassi livelli di cortisolo.
Le cause, quando non sono iatrogene, come nel caso di uso prolungato di corticosteroidi, possono essere di tipo centrale
(un trauma del cervello, un’alterazione della suscettibilità dei recettori ipotalamici e ipofisari, una disfunzione dell’ippocampo etc..),
periferiche (aumento della Cortisol Binding Globulin, conversione del cortisolo in altri ormoni deputati alla produzione di cortisolo)
oppure surrenaliche (diminuzione dei recettori, autoanticorpi contro le surrenali, carenza di co-fattori vitaminico-minerali, carenza di precursori quali pregnenolone e progesterone),
ma ancora una volta sono più spesso legate allo stress. Questo deficit di produzione di cortisolo è correlato ad un calo della funzionalità surrenalica da esaurimento oppure ad un adeguamento funzionale delle surrenali in seguito ad un meccanismo di feed back negativo da parte del cervello e dell’ipotalamo che bilanciano la produzione di cortisolo per limitare la sua azione dannosa per il cervello a livello dell’ippocampo.
Ovviamente lo stress può essere fisico, emotivo, psicologico, ambientale, da malattie oppure dovuto ad una combinazione di tutti questi fattori e le surrenali rispondono a tutti questi tipi di stress nello stesso modo: con un’iperproduzione di cortisolo.
Quando la quantità di stress è tale che supera la capacità, da parte delle surrenali, di compensaree recuperare, allora si verifica la cosiddetta “AdrenalFatigue” o insufficienza surrenalica.
In realtà la dicitura “insufficienza surrenalica” può essere fuorviante in quanto non necessariamente, come abbiamo visto, si tratta di un esaurimento della funzionalità surrenalica, quindi il termine più corretto sarebbe “ipocortisolismo”.
L’ipocortisolismo si manifesta con varie problematiche, le più frequenti sono:
- l’ipoglicemia dovuta alla mancanza dell’effetto iperglicemizzante del cortisolo
- dolori articolari o fibromialgia dovuta alla mancanza dell’effetto antiinfiammatorio del cortisolo,
- allergie,
- malattie autoimmuni
- frequenti infezioni respiratorie dovute ad alterazioni della risposta immunitaria.
I sintomi più comuni sono:
- difficoltà ad alzarsi al mattino
- stanchezza continua non alleviata dal sonno
- pulsione verso i cibi salati
- letargia
- diminuzione della libido
- diminuzione di abilità nel gestire lo stress
- aumento del tempo necessario per il recupero e la guarigione da malattie e ferite
- tendenza alla depressione
- incapacità di divertirsi
- ipoglicemia in occasione di pasti saltati e necessità di spuntini nell’arco della giornata per non svenire
- difficoltà nel prendere decisioni
- problemi di memoria
- diminuzione della tolleranza nei confronti delle altre persone
- sensazione di forte apatia associata a mancanza di volontà fino alle 10 del mattino circa, verso le 15 spesso si incorre in una crisi di sonnolenza e ci sente meglio, come rinati, verso le 18.
Per poter fare diagnosi di “ipocortisolismo”, oltre alle sintomatologie, è importante poter disporre di adeguati esami di laboratorio.
Purtroppo gli esami del sangue e delle urine normalmente utilizzati dalla maggior parte dei medici sono disegnati per individuare malattie conclamate come il Morbo di Addison (quando i livelli di cortisolo sono sotto i range di riferimento) o il Morbo di Cushing (quando sono estremamente alti).
Oggi però possiamo disporre di un nuovo test che misura il livello dei valori ormonali nella saliva invece che nel sangue o nelle urine.
Il test salivare è inoltre più indicato per valutare gli ormoni a livello intracellulare, cioè dove gli ormoni realmente funzionano. Il test prevede 4 campionature al giorno: tre le 6 e le 8 (circa trenta minuti dopo essersi alzati), tra le 11 e le 12, tra le 16 e le 18 e tra le 22 e le 24. Questo mostra come il cortisolo varia durante il giorno e dà quindi un quadro più completo della funzionalità surrenalica.
Una volta diagnosticato l’ipocortisolismo la cura si basa su interventi a vari livelli:
- stile di vita
- alimentazione
- eliminazione dei cibi che causano allergie e intolleranze alimentari
- integrazione alimentare
- uso degli estratti di corteccia surrenale
- terapia sostitutiva ormonale
Prendiamo ora in considerazione l’uso di alcuni supplementi:
- gli estratti di liquirizia, l’acido glicirrizico e glicirretico inibiscono l’enzima 11BHSD che è responsabile dell’inibizione del cortisolo, questa inibizione causa un aumento dei livelli di cortisolo
- la rhodiola rosea è una pianta adattogena in grado di influenzare positivamente nelle situazione di stress fisico e mentale modulando la produzione di cortisolo
- il ginseng coreano (panax ginseng) è un’erba in grado di aiutare ad innalzare i livelli di cortisolo. Va usata con moderazione perché può aumentare il nervosismo e l’irritabilità
- l’eleuterococco (ginseng siberiano) aumenta la resistenza allo stress e regola i neurotrasmettitori. Test in vitro hanno evidenziato un innalzamento dei livelli di ACTH (ormone ipofisario che stimola la produzione di cortisolo) dopo somministrazione di eleuterococco. Contrasta l’affaticamento mentale ed è dotato di proprietà antidepressive oltre ad avere un effetto un effetto antiansia e a migliorare il sonno inducendo una sensazione di benessere
- la withania sonnifera o ginseng indiano è un’altra pianta adattogena utile negli stati di ansia e insonnia ed è in grado di ridurre la produzione di cortisolo quando è troppo alto e alzarlo quando è troppo basso
- le vitamine del complesso B sono importantissime per la corretta funzionalità delle surrenali.
- La vitamina B1 o tiamina è fondamentale per la funzionalità del sistema nervoso e cardiaca ed è necessaria per la metabolizzazione dei carboidrati.
- La vitamina B6 o piridosolfosfato è anche più efficace nel proteggere il sistema di risposta allo stress. Essa è normalmente utilizzata dall’organismo per la produzione dei vari neurotrasmettitori ed è inoltre un cofattore in molte delle vie enzimatiche necessarie a produrre gli ormoni surrenalici.
Recenti ricerche hanno dimostrato che la vitamina B6 aiuta a mantenere il funzionamento ed il controllo ritmico dell’asse HPA (ipotalamo-ipofisi-surreni). Infine vari studi hanno dimostrato che la vitamina B5 o acido pantotenico è in grado di equilibrare il cortisolo. L’acido pantotenico è convertito in acetil-CoA, una sostanza critica per la conversione del glucosio in energia. È presente in tutte le cellule ma nelle surrenali in quantità maggiore perché è necessaria molta energia per produrre gli ormoni surrenalici.
la vitamina C è assolutamente essenziale non solo per mantenere livelli ottimali di cortisolo ma anche per la produzione delle catecolamine (adrenalina-noradrenalina). Le surrenali presentano la più grande concentrazione di vitamina C del nostro corpo e, durante un periodo di stress, rilasciano la vitamina C dal loro deposito favorendo una vasodilatazione locale che permette una maggior produzione di cortisolo.

